گزارش جامع تحلیلی و فنی: استانداردها، الزامات و رویههای پذیرش بیمار در نظام سلامت ایران
۱. مقدمه: پارادایم نوین در مدیریت پذیرش بیمارستانی
در اکوسیستم پیچیده مراقبتهای بهداشتی و درمانی، واحد پذیرش (Admission Department) دیگر صرفاً یک باجه اداری جهت ثبت نام و دریافت وجه نیست؛ بلکه به عنوان «دروازه استراتژیک» ورود به سیستم درمان، نقشی حیاتی در مدیریت جریان بیمار (Patient Flow)، ایمنی بیمار، مدیریت منابع مالی و رضایتمندی ایفا میکند. تحول در نظام سلامت ایران، بهویژه با استقرار طرح تحول نظام سلامت و ابلاغ نسلهای نوین اعتباربخشی، جایگاه پذیرش را از یک واحد پشتیبانی صرف، به یک واحد «بالینی-اداری» ارتقا داده است. این گزارش با رویکردی عمیق و مبتنی بر شواهد، به تشریح استانداردهای ملی، الزامات قانونی، زیرساختهای فیزیکی و فرآیندهای عملیاتی پذیرش در دو حوزه سرپایی و بستری میپردازد.
پذیرش بیمار نقطه تلاقی فرآیندهای درمانی، مالی و حقوقی است. هرگونه نقص در این مرحله، اثرات پروانهای (Butterfly Effects) گستردهای بر کل سیستم بیمارستان خواهد داشت؛ از خطای در شناسایی بیمار که میتواند منجر به فجایع درمانی شود، تا نقص در ثبت اطلاعات بیمهای که زیانهای مالی سنگینی را به بیمارستان تحمیل میکند. بر اساس اسناد بالادستی وزارت بهداشت، درمان و آموزش پزشکی، استانداردسازی این واحد بر محوریت «ایمنی»، «تکریم ارباب رجوع» و «بهرهوری» استوار است.۱
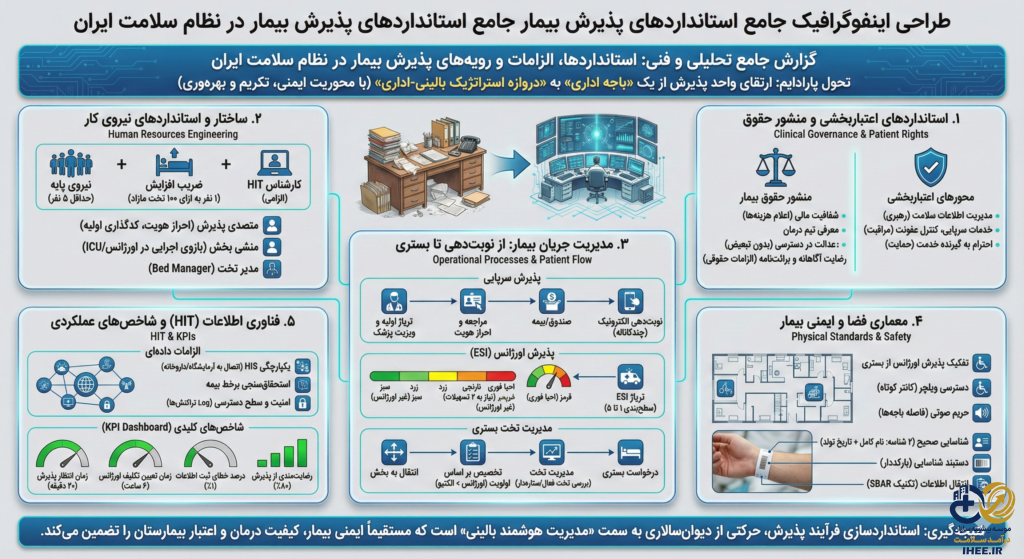
۲. حاکمیت بالینی و استانداردهای اعتباربخشی ملی
در ویرایش پنجم استانداردهای اعتباربخشی ملی بیمارستانهای ایران، مدیریت پذیرش در تار و پود محورهای مدیریتی و بالینی تنیده شده است. برخلاف تصور سنتی که پذیرش را تنها در حوزه اداری میدید، سنجههای نوین این فرآیند را در تعامل مستقیم با ایمنی بیمار و کیفیت خدمات میسنجند.
۲-۱. جایگاه پذیرش در محورهای اعتباربخشی
بررسی دقیق سنجههای اعتباربخشی نشان میدهد که پذیرش بیمار به طور مستقیم و غیرمستقیم در چندین محور اصلی مورد ارزیابی قرار میگیرد:
- محور رهبری و مدیریت (الف): در زیرمجموعه «مدیریت اطلاعات سلامت» (الف-۵)، فرآیندهای ثبت دادهها در زمان پذیرش، دقت کدگذاری و امنیت اطلاعات بررسی میشود. همچنین در «مدیریت منابع انسانی» (الف-۳)، صلاحیت حرفهای پرسنل پذیرش مورد پایش قرار میگیرد.۱
- محور مراقبت و درمان (ب): استاندارد «مراقبتهای عمومی بالینی» (ب-۱) و «خدمات سرپایی» (ب-۱۰) مستقیماً به نحوه ورود بیمار، تریاژ و ارجاع صحیح اشاره دارند. سنجههای مربوط به «پیشگیری و کنترل عفونت» (ب-۵) نیز رعایت اصول بهداشتی در زمان پذیرش (مانند فاصلهگذاری و ایزولاسیون بیماران عفونی در بدو ورود) را الزامی میکنند.۱
- محور حمایت از گیرنده خدمت (ج): این محور شاید بیشترین همپوشانی را با واحد پذیرش داشته باشد. «تامین تسهیلات برای گیرنده خدمت» (ج-۱) و «احترام به حقوق گیرنده خدمت» (ج-۲) مستقیماً کیفیت برخورد، فضای فیزیکی انتظار و شفافیت مالی در زمان پذیرش را هدف قرار میدهند.۱
۲-۲. الزامات خطمشیگذاری
بیمارستانها مکلفند «خطمشی و روش اجرایی» (Policy & Procedure) مکتوب و مصوبی برای پذیرش داشته باشند. طبق استاندارد ۴-۲-۱۲ اعتباربخشی، فرآیند پذیرش، انتقال درونبخشی و برونبخشی و ارجاع باید کاملاً مدون باشد. شواهد باید نشان دهند که در تدوین این خطمشیها از نظرات افراد دخیل در اجرا (مانند مسئول پذیرش، سرپرستاران و پزشکان) استفاده شده است.۲ این خطمشیها باید پوششدهنده سناریوهای مختلف از جمله پذیرش در بحران، پذیرش بیماران مجهولالهویه و پذیرش بیماران بینالملل (IPD) باشند.
۳. منشور حقوق بیمار: الزامات اخلاقی و حقوقی در بدو ورود
رعایت منشور حقوق بیمار در ایران، یک توصیه اخلاقی نیست، بلکه یک الزام قانونی است که نقض آن میتواند پیگردهای انتظامی و قضایی به دنبال داشته باشد. واحد پذیرش به عنوان پیشانی بیمارستان، مسئولیت اصلی در اجرای محورهای اولیه این منشور را بر عهده دارد.
۳-۱. شفافیت اطلاعاتی در زمان پذیرش
محور دوم منشور حقوق بیمار تصریح میکند که اطلاعات باید «به نحو مطلوب و به میزان کافی» در اختیار بیمار قرار گیرد. این الزام در مرحله پذیرش ابعاد اجرایی مشخصی دارد:
- اعلام هزینهها: یکی از چالشبرانگیزترین بخشهای پذیرش، ابهام مالی است. طبق منشور، واحد پذیرش موظف است در همان لحظه ورود، «ضوابط و هزینههای قابل پیشبینی» را به بیمار اعلام کند. این شامل هزینههای خدمات درمانی، غیردرمانی (مانند اتاق خصوصی یا همراه) و ضوابط بیمهای است.۳ عدم اطلاعرسانی دقیق در این مرحله، یکی از علل اصلی نارضایتی و شکایات در زمان ترخیص است.
- معرفی تیم درمان: بیمار حق دارد بداند چه کسی مسئول مراقبت از اوست. در زمان پذیرش بستری، نام پزشک معالج و در صورت امکان، پرستار مسئول باید به بیمار اعلام شود. این موضوع در منشور تحت عنوان «دانستن نام، مسئولیت و رتبه حرفهای اعضای گروه پزشکی» قید شده است.۳
- آگاهی از مقررات: ضوابط داخلی بیمارستان (مانند ساعات ملاقات، ممنوعیتها، و فرآیندهای اداری) باید در زمان پذیرش به زبان ساده و قابل درک (متناسب با سطح سواد و زبان بیمار) به وی منتقل شود.۳
۳-۲. عدالت در دسترسی و منع تبعیض
استاندارد پذیرش حکم میکند که ارائه خدمات سلامت باید فارغ از هرگونه تبعیض قومی، فرهنگی، مذهبی، جنسیتی یا نوع بیماری باشد.
- پذیرش بیماران اورژانس: طبق بند ۱-۱۲ منشور حقوق بیمار، در موارد فوریتهای پزشکی (اورژانس)، پذیرش و درمان نباید مشروط به تأمین هزینه باشد. واحد پذیرش موظف است بلافاصله پس از تریاژ و اقدامات حیاتی، فرآیند اداری را آغاز کند، اما هرگز نباید شروع درمان را به تکمیل پرونده یا پرداخت وجه منوط نماید.۳
- گروههای آسیبپذیر: فرآیند پذیرش باید تسهیلات ویژهای برای گروههای آسیبپذیر (سالمندان، معلولین، کودکان و زنان باردار) در نظر بگیرد. این تسهیلات میتواند شامل صف جداگانه، مبلمان مناسب در انتظار، یا تسریع در فرآیند اداری باشد.۳
۳-۳. رضایت آگاهانه و برائتنامه: ابعاد حقوقی
فرآیند اخذ امضا در پذیرش، صرفاً یک تشریفات اداری نیست. فرمهای «رضایتنامه» و «برائتنامه» اسناد حقوقی هستند که ماهیت رابطه پزشک و بیمار را تعیین میکنند.
- رضایت عمومی (General Consent): این رضایت در زمان پذیرش برای انجام اقدامات روتین (معاینات، آزمایشهای پایه، رگگیری) اخذ میشود. این فرم به بیمارستان اجازه میدهد تا مراقبتهای اولیه را آغاز کند.۶
- رضایت آگاهانه (Informed Consent): برای پروسیجرهای تهاجمی (جراحی، بیهوشی، استفاده از خون)، رضایت عمومی کافی نیست. رضایت آگاهانه باید پس از تشریح کامل عوارض، خطرات و گزینههای جایگزین توسط پزشک اخذ شود. نکته حیاتی این است که متصدی پذیرش نباید بدون حضور و تایید پزشک، اقدام به اخذ امضای رضایت آگاهانه برای عمل جراحی کند.۶
- برائتنامه: در مواردی که بیمار علیرغم توصیه پزشکی قصد ترک بیمارستان را دارد (Discharge Against Medical Advice – DAMA)، اخذ برائتنامه ضروری است. با این حال، طبق قوانین جاری و آییننامه انتظامی سازمان نظام پزشکی، اخذ برائتنامه به معنی معافیت کادر درمان از مسئولیت در صورت وقوع «قصور» (بیاحتیاطی، بیمبالاتی، عدم مهارت) نیست.۶
۴. مهندسی منابع انسانی: ساختار و استانداردهای نیروی کار
کارایی واحد پذیرش مستقیماً تابع کمیت و کیفیت نیروی انسانی شاغل در آن است. وزارت بهداشت با تدوین استانداردهای نیروی انسانی، سعی در ایجاد توازن بین حجم کاری و تعداد پرسنل دارد. تحلیل دادههای موجود نشان میدهد که فرمولهای محاسبه نیرو در این بخش کاملاً کمی و مبتنی بر ظرفیت تخت است.
۴-۱. محاسبات و فرمولهای نیروی انسانی
بر اساس دستورالعملهای مدیریت منابع انسانی وزارت بهداشت، تعداد پرسنل واحد پذیرش و مدارک پزشکی تابع متغیرهای زیر است:
- نیروی پایه: هر بیمارستان، فارغ از تعداد تخت، باید حداقل ۵ نفر نیروی متصدی پذیرش داشته باشد. این تعداد برای پوشش شیفتهای مختلف (۲۴ ساعته) و تعطیلات به عنوان هسته اولیه ضروری است.۹
- ضریب افزایش: به ازای هر ۱۰۰ تخت فعال (در متن سند عدد ۴۲۲ ذکر شده که احتمالاً نماد ضریب خاصی است، اما استاندارد معمول ۱ نفر به ازای ۱۰۰ تخت مازاد است)، یک نفر نیروی اضافه تخصیص مییابد.۹
- سقف نیرو: برای جلوگیری از تورم نیروی انسانی، سقف تعداد پرسنل پذیرش برای بیمارستانهای بزرگ ۴۰ نفر تعیین شده است.۹
- کارشناس فناوری اطلاعات سلامت (HIT): با توجه به الکترونیکی شدن پروندهها، حضور کارشناس HIT الزامی است. استاندارد پایه ۱ نفر به ازای هر بیمارستان و ۱ نفر اضافه به ازای هر ۱۰۰ تخت میباشد.۹
۴-۲. منشیهای بخش (Ward Clerks): بازوی اجرایی پذیرش در بخشها
فرآیند پذیرش تنها در لابی ورودی خلاصه نمیشود. «منشیهای بخش» نقش حیاتی در مدیریت پذیرشهای درونبخشی، انتقال بیمار و ترخیص دارند. توزیع استاندارد این نیروها به شرح جدول زیر است:
جدول ۱: استاندارد توزیع نیروی منشی بخش در بیمارستانهای ایران ۹
| نوع بخش | استاندارد نیروی انسانی (منشی) | توضیحات تکمیلی |
| بخشهای بستری عادی | ۱ نفر | مدیریت امور اداری و هماهنگی ترخیص |
| اورژانس (Emergency) | ۱ نفر به ازای هر ۳۵ تخت | به دلیل حجم بالای گردش بیمار، نیاز به سرعت عمل بالاتر است |
| مراقبتهای ویژه (ICU/CCU) | ۱ نفر به ازای هر ۱۰ تخت | ثبت دقیق دادههای حیاتی و تجهیزات مصرفی گرانقیمت |
| نوزادان (NICU/Nursery) | ۱ نفر به ازای هر ۱۰ تا ۲۵ تخت | حساسیت در ثبت هویت نوزاد و ارتباط با مادر |
| اتاق عمل | ۱ نفر (پایه) + افزایش بر اساس تخت | اگر تختهای فعال بیش از ۱۰ عدد باشد، ۲ نفر و بیشتر نیاز است |
| سوانح و سوختگی | ۱ نفر به ازای هر ۱۰ تخت |
۴-۳. شرح وظایف و صلاحیتهای حرفهای
متصدی پذیرش دیگر یک کارمند ساده اداری نیست. شرایط احراز این پست نیازمند داشتن مدرک تحصیلی در رشتههای «مدارک پزشکی» یا «فناوری اطلاعات سلامت» است.۹
وظایف کلیدی شامل:
- ثبت و احراز هویت: انطباق دقیق چهره و مشخصات بیمار با مدارک شناسایی معتبر (کارت ملی/شناسنامه).
- مدیریت تخت: آگاهی لحظهای از وضعیت اشغال تختها (Bed Occupancy) و هماهنگی با سوپروایزر جهت جایابی بیمار.۱۰
- کدگذاری اولیه: ثبت علت مراجعه و تشخیص اولیه بر اساس استانداردهای ICD (هرچند کدگذاری نهایی توسط کدگذار انجام میشود، اما ورودی اولیه بسیار مهم است).
- مدیریت نوبت: تنظیم لیست انتظار برای بیماران الکتیو بر اساس اولویتهای بالینی و برنامه اتاق عمل.
- ارتباطات: هماهنگی با واحد ترخیص و بیمه جهت رفع نواقص پرونده و جلوگیری از کسورات بیمهای.۱۰
۵. استانداردهای فیزیکی و معماری: طراحی برای کارایی و آرامش
فضای فیزیکی واحد پذیرش اولین نقطه تماس بیمار با محیط بیمارستان است و تأثیر روانی عمیقی بر درک وی از کیفیت خدمات دارد. دفتر مدیریت منابع فیزیکی وزارت بهداشت، ضوابط سختگیرانهای را برای طراحی این فضاها تدوین کرده است که فراتر از زیباییشناسی بوده و بر عملکرد و ایمنی تمرکز دارد.
۵-۱. مکانیابی و دسترسی
- مرکزیت و دید: واحد پذیرش بستری باید در لابی اصلی و در موقعیتی قرار گیرد که بلافاصله پس از ورود قابل رویت باشد. این مکانیابی باید به گونهای باشد که تداخل حرکتی بین بیماران اورژانس (که ورودی مجزا دارند) و مراجعین الکتیو ایجاد نشود.۱۱
- تفکیک فضاها: استانداردها توصیه اکید دارند که فضای پذیرش بستری از پذیرش سرپایی و پذیرش اورژانس کاملاً مجزا باشد. این تفکیک باعث مدیریت بهتر صف، کاهش استرس بیماران بستری و کنترل عفونت میشود. در بیمارستانهای آموزشی بزرگ، تفکیک کامل فیزیکی این واحدها از الزامات است.۱۱
۵-۲. سرانه فضا و استانداردهای ابعادی
طراحی فضای انتظار و پذیرش باید بر اساس «حجم مراجعین در ساعت پیک» انجام شود، نه میانگین روزانه.
- سرانه فضای انتظار: بر اساس ضوابط طراحی، برای هر نفر در سالن انتظار باید بین ۱.۵ تا ۲.۵ متر مربع فضا در نظر گرفته شود. این فضا باید امکان رعایت فاصلهگذاری اجتماعی و عبور برانکارد یا ویلچر را فراهم کند.۱۲
- ارتفاع و طراحی کانتر: کانتر پذیرش باید دارای دو سطح ارتفاع باشد: بخشی با ارتفاع استاندارد برای ایستادن و بخشی با ارتفاع پایینتر (حدود ۷۵-۸۰ سانتیمتر) برای مراجعین نشسته روی ویلچر و افراد کمتوان، تا ارتباط چهرهبهچهره موثر برقرار شود.۱۲
- متریال و بهداشت: سطوح کف و دیوارها باید از متریالهای یکپارچه، قابل شستشو و مقاوم در برابر مواد ضدعفونیکننده بیمارستانی باشند (مانند کفپوشهای آنتیباکتریال وینیل یا سنگهای بدون درز).۱۲
۵-۳. ملاحظات محیطی و حریم خصوصی
- حریم صوتی (Acoustic Privacy): یکی از چالشهای حقوقی در پذیرش، شنیده شدن اطلاعات محرمانه بیمار توسط دیگران است. استانداردها پیشنهاد میکنند که بین باجههای پذیرش فاصلهی فیزیکی مناسب یا پارتیشنهای جاذب صدا تعبیه شود تا مکالمات متصدی و بیمار محرمانه بماند.۱۲
- نور و تهویه: وجود نور طبیعی در فضای انتظار برای کاهش استرس بیماران توصیه شده است. سیستم تهویه باید دارای فشار مثبت یا تبادل هوای کافی باشد تا از تجمع پاتوژنهای تنفسی در سالن انتظار جلوگیری کند.۱۲
۶. فرآیندهای عملیاتی: از نوبتدهی تا بستری
مدیریت جریان بیمار (Patient Flow Management) از لحظه درخواست نوبت آغاز میشود. فرآیندهای پذیرش به سه دسته اصلی تقسیم میشوند: سرپایی، اورژانس و بستری الکتیو.
۶-۱. پذیرش سرپایی و سیستمهای نوبتدهی الکترونیک
وزارت بهداشت جهت کاهش زمان انتظار و ارتقای تکریم ارباب رجوع، استقرار سیستمهای نوبتدهی الکترونیک را الزامی کرده است.
- تنوع کانالهای نوبتدهی: بیمارستانها باید ترکیبی از روشهای نوبتدهی شامل اینترنتی (Web-based)، اپلیکیشن موبایل، تلفن گویا (IVR) و کیوسکهای حضوری را ارائه دهند.۱۴
- الزامات ثبت نوبت: در سیستمهای آنلاین، ثبت کد ملی و شماره تلفن همراه الزامی است. این امر امکان پیگیری، ارسال پیامک یادآوری و لغو نوبت را فراهم میکند. قوانین نوبتدهی باید شفاف باشد؛ برای مثال، امکان لغو نوبت تا ۲۴ ساعت قبل و جریمه (مسدود شدن حساب) برای عدم مراجعه بیش از حد مجاز.۱۶
- فلوچارت سرپایی: فرآیند استاندارد شامل: ۱. دریافت نوبت ۲. مراجعه به پذیرش/کیوسک جهت احراز هویت و پرداخت ۳. ارجاع به صندوق (در صورت نیاز) ۴. مراجعه به کلینیک و تریاژ اولیه (کنترل علائم حیاتی) ۵. ویزیت پزشک ۶. ثبت الکترونیک نسخه و اقدامات بعدی است.۱۴
۶-۲. پذیرش اورژانس و تریاژ ESI
پذیرش در اورژانس تابع زمان و فوریت بالینی است. استاندارد ملی تریاژ در ایران، شاخص شدت اورژانس (ESI – Emergency Severity Index) ویرایش چهارم است.
- سطحبندی بیماران: پرستار تریاژ باید بیماران را در ۵ سطح طبقهبندی کند:
- سطح ۱ (Resuscitation): بیمار در حال مرگ یا ایست قلبی/تنفسی. نیاز به اقدام فوری و حیاتبخش. پذیرش اداری پس از شروع احیا انجام میشود.۱۷
- سطح ۲ (Emergent): وضعیت پرخطر (مانند درد قفسه سینه، سکته مغزی، اختلال هوشیاری). زمان انتظار باید صفر یا بسیار کوتاه باشد.۱۷
- سطح ۳ (Urgent): نیاز به دو یا بیش از دو تسهیلات تشخیصی/درمانی (مانند آزمایش + رادیولوژی). علائم حیاتی باید پایدار باشد.۱۷
- سطح ۴ (Less Urgent): نیاز به یک تسهیلات (مانند بخیه ساده یا یک آزمایش).
- سطح ۵ (Non-Urgent): بدون نیاز به تسهیلات خاص (مانند تمدید نسخه یا معاینه ساده).
- تریاژ تلفنی: دستورالعملهای تریاژ تلفنی (مانند سامانه ۱۱۵ یا مشاوره تلفنی بیمارستان) نیز باید از الگوریتمهای استاندارد جهت تصمیمگیری برای اعزام آمبولانس یا ارجاع به درمانگاه استفاده کنند.۱۸
۶-۳. مدیریت تخت (Bed Management) و تخصیص منابع
یکی از گلوگاههای اصلی در پذیرش بستری، نبود تخت خالی است. برای مدیریت این چالش، وزارت بهداشت ساختار «مدیریت تخت» را الزامی کرده است.
- تعاریف تخت:
- تخت فعال (Active Bed): تختی که آماده پذیرش بیمار است، یعنی فضای فیزیکی، تجهیزات و نیروی انسانی آن تأمین شده است.۲۰
- تخت ستارهدار: تختهایی که برای خدمات خاص و کوتاهمدت استفاده میشوند (مانند دیالیز، ریکاوری، لیبر، تختهای تحت نظر اورژانس) و جزو تختهای بستری دائم محاسبه نمیشوند، اما بار کاری دارند.۲۰
- تخت اکسترا (Extra): تختهای موقتی که در راهروها یا فضاهای مازاد در زمان بحران و اشغال ۱۰۰٪ ظرفیت اضافه میشوند.
- فرآیند تخصیص: پستی به نام Bed Manager (مدیر تخت) یا سوپروایزر بالینی مسئولیت دارد تا به صورت لحظهای (Real-time) وضعیت تختها را پایش کرده و اولویتبندی کند. اولویت با بیماران اورژانس نیازمند بستری و سپس جراحیهای الکتیو است.۲۱
۷. ایمنی بیمار: خط قرمز فرآیند پذیرش
طبق استانداردهای جهانی و ملی ایمنی بیمار، واحد پذیرش اولین سد دفاعی در برابر خطاهای پزشکی است. خطای در پذیرش میتواند منجر به خطای در تزریق خون، تجویز دارو و جراحی روی بیمار اشتباه شود.
۷-۱. پروتکل شناسایی صحیح (Patient Identification)
- دو شناسه الزامی: در تمام مراحل پذیرش و درمان، شناسایی بیمار باید با استفاده از حداقل دو شناسه انجام شود. در ایران، این دو شناسه معمولاً «نام و نام خانوادگی کامل» و «تاریخ تولد» (یا کد ملی) هستند. استفاده از شماره اتاق یا شماره تخت به عنوان شناسه بیمار اکیداً ممنوع است، زیرا این موارد متغیر هستند.۲۲
- دستبند شناسایی: صدور دستبند شناسایی (Wristband) در لحظه پذیرش الزامی است. این دستبند باید حاوی اطلاعات هویتی خوانا و ترجیحاً بارکد باشد. رنگ دستبند نیز میتواند حامل اطلاعات ایمنی باشد (مثلاً دستبند قرمز برای آلرژی، زرد برای خطر سقوط).۲۲
۷-۲. ارتباط موثر و انتقال اطلاعات (Handoff)
اطلاعات جمعآوری شده در پذیرش باید به دقت به کادر درمان منتقل شود. استفاده از تکنیکهای استاندارد مانند SBAR (Situation, Background, Assessment, Recommendation) برای انتقال اطلاعات در زمان تحویل بیمار از پذیرش اورژانس به بخش بستری توصیه شده است. این امر تضمین میکند که سوابق حساس (مانند حساسیتهای دارویی ثبت شده در پذیرش) به پرستار بخش منتقل شود.۲۴
۸. فناوری اطلاعات سلامت (HIT) و الزامات دادهای
در عصر سلامت دیجیتال، واحد پذیرش قلب تپنده سیستم اطلاعات بیمارستانی (HIS) است. دقت دادههای ورودی در این مرحله، سرنوشت پرونده الکترونیک سلامت و درآمد بیمارستان را رقم میزند.
۸-۱. الزامات سیستم HIS و سامانه سپاس
- یکپارچگی: نرمافزار پذیرش باید با سایر زیرسیستمها (آزمایشگاه، رادیولوژی، داروخانه و ترخیص) یکپارچه باشد. ثبت اطلاعات دموگرافیک در پذیرش باید به صورت خودکار در هدر تمام فرمهای الکترونیک و کاغذی درج شود.۲۵
- استحقاقسنجی برخط (Online Verification): با توجه به حذف دفترچههای کاغذی، سیستم HIS باید قابلیت اتصال به سامانه «استحقاقسنجی» بیمه سلامت و تأمین اجتماعی را داشته باشد تا وضعیت پوشش بیمهای بیمار در لحظه ورود مشخص شود.۲۶
- کدگذاری: استفاده از استانداردهای کدگذاری بینالمللی (ICD-10 برای تشخیصها و CPT/کتاب ارزش نسبی برای خدمات) در سیستم الزامی است. هرچند کدگذاری نهایی پس از ترخیص است، اما ثبت صحیح دادههای اولیه در پذیرش زیربنای این فرآیند است.۲۸
۸-۲. امنیت و سطح دسترسی
دسترسی به اطلاعات هویتی و پزشکی بیماران در واحد پذیرش باید دارای سطوح امنیتی تعریف شده باشد. کاربران باید با نام کاربری و رمز عبور منحصر به فرد وارد شوند و تمامی تراکنشهای ثبت و ویرایش اطلاعات باید در سیستم لاگ (Log) شود تا در صورت بروز تخلف یا خطا قابل پیگیری باشد.۲۸
۹. الزامات مالی و خدمات ویژه (VIP)
مدیریت مالی صحیح از پذیرش آغاز میشود تا از کسورات بیمهای و نارضایتی بیماران در زمان ترخیص جلوگیری شود.
۹-۱. قوانین تختهای VIP و دیپلمات
بیمارستانهای دولتی درجه یک مجازند حداکثر ۱۰ تا ۲۰ درصد از ظرفیت تختهای خود را (مشروط به رعایت استانداردها و تایید کمیسیون ماده ۲۰) به بخشهای با خدمات رفاهی ویژه (VIP) اختصاص دهند.۲۹
- شرایط پذیرش: پذیرش در این تختها باید کاملاً اختیاری و با درخواست کتبی بیمار باشد. بیمارستان موظف است تعرفههای متفاوت این بخش (که معمولاً تا سقف تعرفه بخش خصوصی یا ضرایب خاص است) را شفافسازی کند.
- اولویت: بیماران دارای بیمه تکمیلی یا کسانی که تمایل به پرداخت هزینه آزاد دارند، کاندیدای این تختها هستند، اما در شرایط بحران و کمبود تخت، اولویتهای درمانی بر رفاهی ارجحیت دارد.۳۰
۹-۲. ودیعه و مدیریت هزینهها
اخذ ودیعه در زمان پذیرش برای بیماران الکتیو و غیر اورژانسی جهت تضمین پرداخت هزینهها امری رایج است، اما میزان آن باید بر اساس برآورد واقعی هزینههای درمان باشد. در مورد بیماران تصادفی (که مشمول ماده ۹۲ قانون برنامه هستند) و بیماران اورژانس حیاتی، اخذ وجه در بدو ورود نباید مانع ارائه خدمت شود.۳
۱۰. شاخصهای کلیدی عملکرد (KPI) در پذیرش
برای اطمینان از کیفیت فرآیند پذیرش، پایش مداوم شاخصهای عملکردی ضروری است. جدول زیر مهمترین شاخصهای مورد پایش در بیمارستانهای ایران را نشان میدهد:
جدول ۲: شاخصهای کلیدی عملکرد واحد پذیرش ۳۱
| عنوان شاخص | تعریف و فرمول | استاندارد هدف | اهمیت |
| زمان انتظار پذیرش | میانگین فاصله زمانی بین دریافت نوبت تا تکمیل فرآیند پذیرش اداری | < ۲۰ دقیقه | تأثیر مستقیم بر رضایت بیمار و ازدحام لابی |
| زمان تعیین تکلیف اورژانس | فاصله زمانی بین ورود به تریاژ تا صدور دستور بستری یا ترخیص | < ۶ ساعت | جلوگیری از ازدحام در اورژانس و مدیریت تخت |
| درصد خطای ثبت اطلاعات | (تعداد پروندههای دارای نقص اطلاعات هویتی / کل پروندهها) × ۱۰۰ | < ۱٪ | پیشگیری از رد اسناد بیمه و خطاهای ایمنی |
| رضایتمندی از پذیرش | درصد بیماران راضی از نحوه برخورد و سرعت عمل پرسنل پذیرش | > ۸۰٪ | شاخص اصلی در اعتباربخشی محور گیرنده خدمت |
| نرخ ترک با مسئولیت شخصی (DAMA) | درصد بیمارانی که علیرغم توصیه پزشکی بیمارستان را ترک میکنند | روند نزولی | نشاندهنده کیفیت ارتباطات و رضایت از خدمات |
۱۱. نتیجهگیری
استانداردسازی فرآیند پذیرش در بیمارستانهای ایران، حرکتی از «دیوانسالاری اداری» به سمت «مدیریت هوشمند بالینی» است. انطباق با الزامات اعتباربخشی، رعایت دقیق منشور حقوق بیمار، و استفاده از فناوریهای نوین اطلاعاتی، سه رکن اصلی یک واحد پذیرش کارآمد هستند.
تحلیلها نشان میدهد که موفقیت در این حوزه نیازمند نگاهی جامعنگر است؛ نگاهی که در آن معماری فیزیکی با حفظ حریم خصوصی طراحی شده، نیروی انسانی با دانش تخصصی و تعداد کافی (حداقل ۵+۱ به ازای ۱۰۰ تخت) به کار گرفته شده و فرآیندها بر اساس الگوریتمهای علمی (مانند تریاژ ESI) بنا شدهاند. عدم توجه به هر یک از این اجزا، نه تنها منجر به کاهش درآمد و افزایش کسورات میشود، بلکه مستقیماً ایمنی و جان بیماران را به خطر میاندازد. لذا، سرمایهگذاری در ارتقای زیرساختها و آموزش پرسنل پذیرش، سرمایهگذاری مستقیم در کیفیت درمان و اعتبار بیمارستان محسوب میشود.
بیشتر از بیشینه سازان درآمد سلامت کشف کنید
برای دریافت آخرین پستها به ایمیل خود مشترک شوید








بدون دیدگاه